Пиодермии – это собирательное название гнойно-воспалительных кожных болезней, вызываемых гноеродными (пирогенными) бактериями – стафилококками и стрептококками. Среди всех дерматологических патологий свыше 30% приходится на долю пиодермий, причем они могут поражать как здоровую кожу и считаться первичными, так и в виде вторичной инфекции присоединяются к экземе, чесотке и грибковым поражениям кожи. Пиодермии часто являются спутниками таких заболеваний, как сахарный диабет и почечная недостаточность. Степень поражения кожных покровов может быть различной – хуже всего, если в процесс вовлекаются глубокие слои дермы, так как даже после проведенного лечения пиодермия еще долго напоминает о себе пигментными пятнами и рубцовыми изменениями кожных покровов. Так чаще всего бывает, если пациент не получил должного лечения, и пиодермия приняла хроническое течение.
Пиодермии: от чего появляются гнойные заболевания кожи
То, что на коже человека обитает огромное число микроорганизмов, абсолютно нормальное явление. Более того, некоторые из них полезны, так как защищают покровы от атак микроскопических клещей-сапрофитов и гноеродных бактерий. Пока сохраняется баланс между полезными и болезнетворными микроорганизмами, кожные покровы здоровы, но как только защитные функции кожи ослабевают, сапрофитная и транзиторная микрофлоры «расцветают», вызывая такие местные реакции, как воспаление, отек и нагноение, то есть пиодермии.
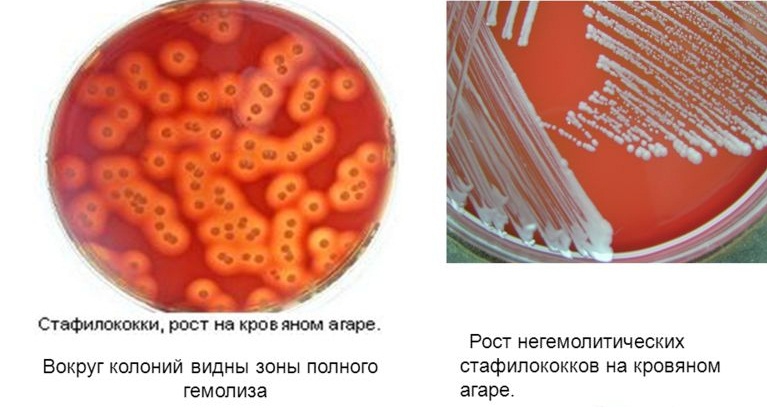
Причины ослабления защитных функций кожи:
- Некомфортные или вредные условия труда. Это может быть работа в горячих цехах или на химическом производстве – там, где человек находится либо в условиях повышенной температуры и влажности, либо контактирует с вредными веществами.
- Повышенная чувствительность кожных покровов. В группе риска люди, подверженные аллергическим реакциям, страдающие акне, гиперкератозом или повышенной потливостью (гипергидрозом).
- Снижение иммунитета. Защитные силы организма могут быть подорваны инфекционным, воспалительным или хроническим заболеванием.
- Проблемы с личной гигиеной. Интересно, что от пиодермий страдают как не уделяющие должного внимания чистоте кожных покровов люди, так и «чистюли», так как человек, постоянно использующий антибактериальное мыло, лишает кожу естественной защиты полезных микроорганизмов.
- Стрессовые ситуации: перегрев (в том числе вследствие загара), переохлаждение, нервное напряжение, ожирение, истощение и обострение хронических заболеваний – в числе наиболее вероятных причин, вызывающих пиодермии.
- Жирная кожа. Кожный жир сам по себе является замечательной питательной средой для гноеродных бактерий (пиококков), причем его «пищевая ценность» увеличивается в разы, при изменении состава под действием лекарств, особенно гормональных препаратов.
Пиодермии: видео
Диагностика и симптомы пиодермий
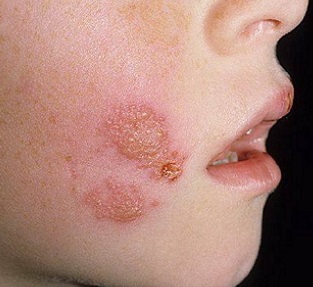
Первый признак пиодермии – это появление локального покраснения, в центре которого располагается гнойник, выглядящий как крошечная желтая точка. Через некоторое время образование начинает зудеть, при этом пациент, прикасаясь к нему, ощущает боль. Начальная стадия пиодермии повышением температуры, как правило, не сопровождается.
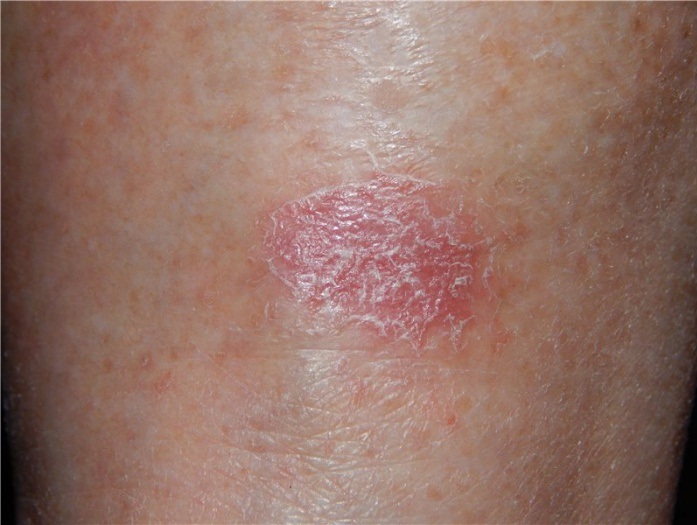
Далее признаки пиодермии становятся более выразительными: гноеродные бактерии проникают вглубь кожи, и первоначально еле заметный гнойничок трансформируется в фурункул или карбункул. Если инфекция попала в волосяной фолликул, то развивается фолликулит или сикоз. Характерным симптомом этой стадии заболевания является повышение температуры тела, а также сильная боль, чувствующаяся не только в эпицентре гнойного образования, но и расположенных рядом тканях.
Очевидным признаком пиодермии является уплотнение и покраснение окружающих гнойник тканей и то, что можно явно различить гнойный центр или стержень, который, созрев, прорывается наружу. В содержимом вскрывшегося гнойника присутствует не только гной, но и кровь, после отхождения которой температура тела понижается, а рана, образовавшаяся в месте прорыва, в течение нескольких дней затягивается.
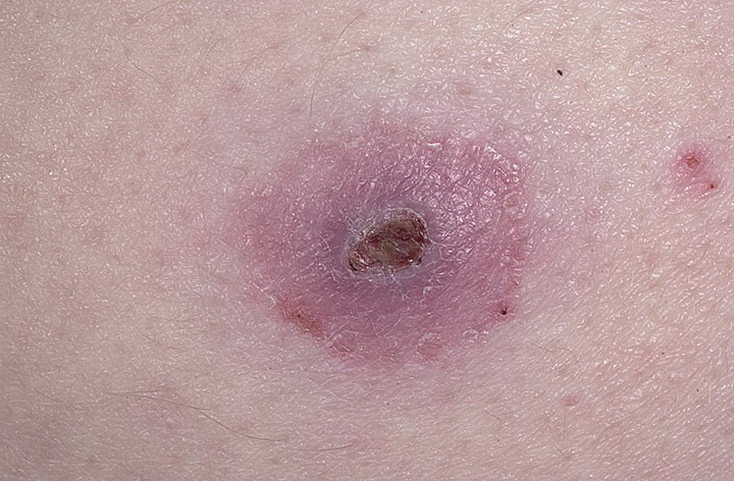
Виды пиодермий по степени поражения кожных покровов:
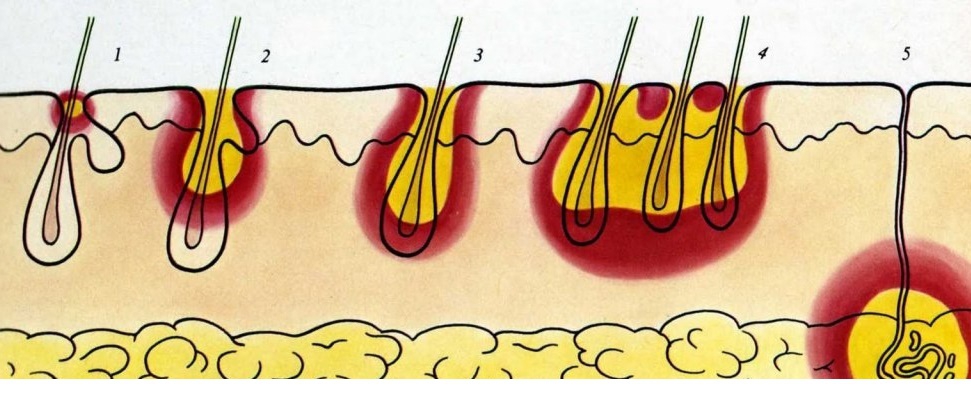
- поверхностные пиодермии – остиофолликулиты и сикозы, как правило, вызываются стафилококком и называются стафилодермиями; бывают поверхностные пиодермии, вызванные стрептококком, проявляющиеся в виде импетиго вульгарного, так же клинически проявляются и смешанные пиодермии.
- глубокие пиодермии, к которым относятся фолликулит, гидраденит, карбункулез и фурункулез вызываются стафилококком; язвенные поражения кожи (по типу эктимы вульгарной) вызываются стрептококком; хронические язвенно-вегетирующие формы вызываются смешанной патогенной флорой.
Часто встречающиеся виды пиодермий:
Пиодермия гангренозная. Пиодермия гангренозная (синонимы: язвенная серпигинирующая, гангренозная язвенно-вегетирующая, язвенный дерматит) – это хроническое заболевание, проявляющееся прогрессивным некрозом (отмиранием) тканей. О причинах развития гангренозной пиодермии можно только догадываться, так как она может быть проявлением целого ряда заболеваний: васкулита, лейкемии, гепатита С, системной красной волчанки и воспалительных заболеваний кишечника. Одно можно сказать точно: заболевание развивается у людей с ослабленным иммунитетом, «подхвативших» стрептококковую или стафилококковую инфекцию.
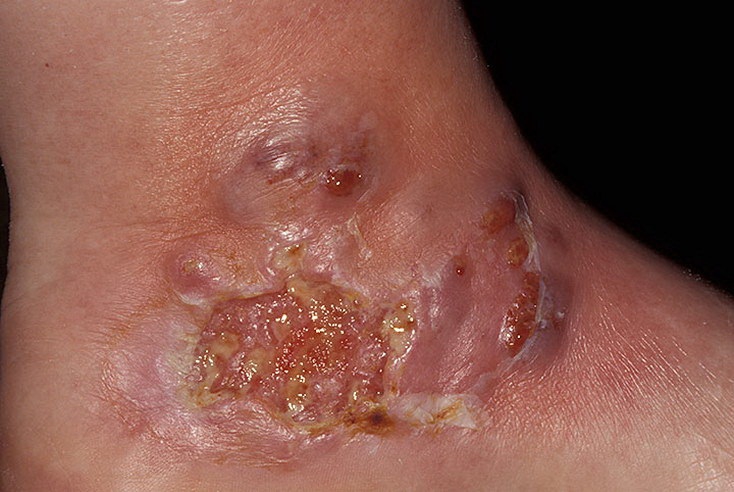
Гангренозная пиодермия преимущественно «взрослое» заболевание (дети болеют крайне редко). Очаги воспаления обычно локализуются на ногах, хотя могут появляться и в других зонах. Заболевание начинается с образования пустул (фурункулоподобных инфильтратов), которые довольно быстро увеличиваются в размерах, превращаясь в язвы с неровным гнойно-кровянистым дном, обрамленные ободком затронутых некрозом тканей. У заболевших людей отмечается лихорадка, почти все жалуются на общее недомогание. Ситуация осложняется отеком стенок сосудов (вплоть до полного их смыкания и закрытия просвета), тромбозом мелких сосудов дермы и образованием гранулематозных инфильтратов (сгустки лимфоцитов, фибробластов и нейтрофильных лейкоцитов).
Шанкриформная пиодермия. Название указывает на сходство появляющихся вследствие инфицирования образований с твердым шанкром, характерным для сифилиса. Эту форму пиодермии вызывают стрептококки и стафилококки, попадающие на кожные покровы человека, страдающего снижением иммунитета, или развивается на фоне неправильно проводимого лечения того или иного дерматологического заболевания, например, чесотки, экземы или псориаза.
Шанкриформная пиодермия начинается с небольшого пузырька, который вскрывается, и на его месте образуется язва округлой формы с ровным розовым дном, заполненным умеренным количеством гноя. Размер язв (бывают одиночные и множественные образования) один-два сантиметра, в основании имеется уплотнение, немного выходящее за периметр образования; для заболевания характерны отек тканей, разрастание кровеносных сосудов, а также образование инфильтратов, состоящих из лимфоидных элементов, гистиоцитов и эозинофилов. При шанкриформной форме пиодермии проводятся серологические исследования и анализы, позволяющие выделить бледную трепонему – это делается для того, чтобы исключить сифилис.
Вегетирующая пиодермия (язвенная пиодермия, хроническая язвенная пиодермия) – это тяжелейшее заболевание кожи, при котором гнойно-воспалительный процесс затрагивает глубокие слои дермы. Для заболевания, вызываемого стафилококками и стрептококками, характерны длительно существующие язвы, которые разрастаются (вегетируют), захватывая значительные по площади участки кожных покровов. Вегетирующая пиодермия лечится антибиотиками, одновременно пациенту проводят иммунокоррекцию, а также зоны поражения облучают лазерными и УВЧ лучами. Заболевание носит хронический характер и обостряется при ослаблении организма сахарным диабетом, истощением, гепатитом, ВИЧ-инфекцией, варикозом, атеросклерозом, а также дефицитом витаминов и минералов.
Зоны локализации пиодермий
Пиодермия лица. Чаще всего развивается стафилококковый сикоз, иногда хронический. Довольно большая часть пациентов не достигают полного излечения: кратковременные улучшения у них сменяются очередным обострением, что в некоторых случаях приводит к атрофии кожи на лице – покровы утрачивают эластичность и приобретают изможденный вид. Кроме того, пиодермия на лице может проявляться воспалением сальных желез, переходящим в вульгарные угри. Заболевание начинается с открытых комедонов (черных точек), которые воспаляются и подчас сливаются в один очаг, после заживления которого остается рубец.
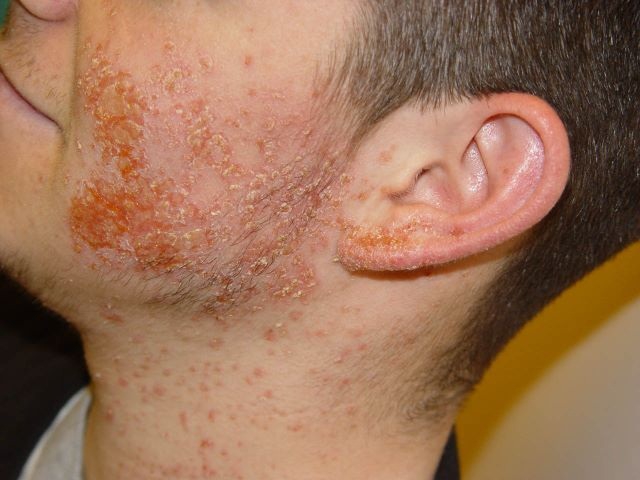
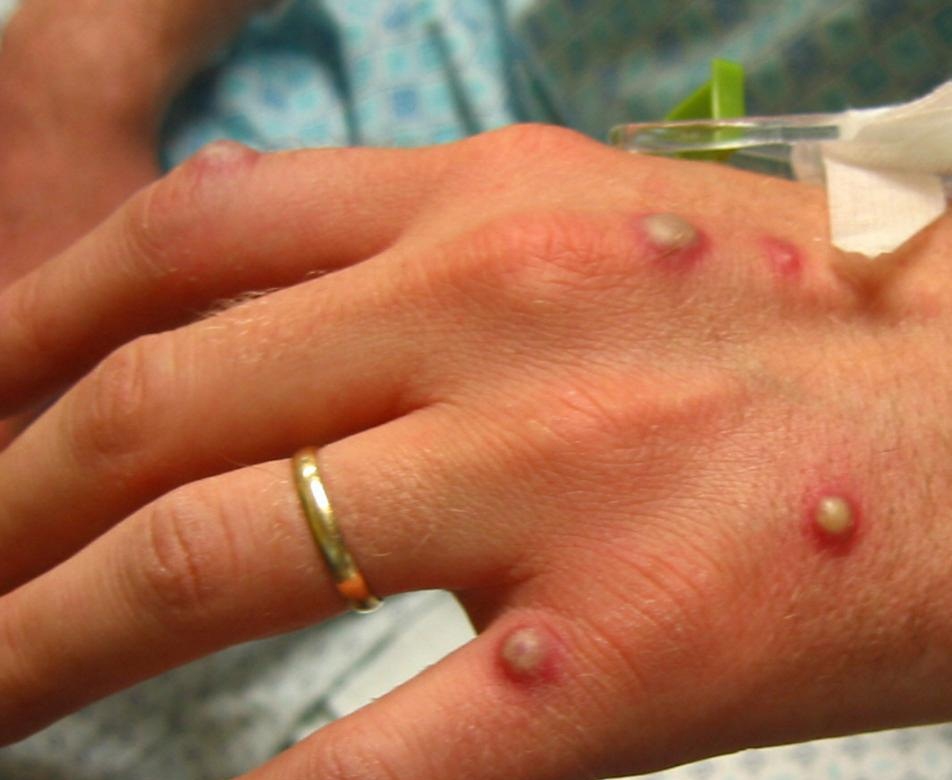
Лечение пиодермии у взрослых
При подозрении на пиодермию нужно обратиться к дерматологу. Только специалист после осмотра и опроса может поставить диагноз и назначить лечение! Однако пациент еще до визита к врачу должен придерживаться правил:
- Нельзя брить волосы в пораженной гнойниками зоне, чтобы не спровоцировать распространение патогенной флоры. Мешающие уходу за кожей волоски нужно аккуратно срезать ножницами.
- Нежелательно мочить пораженные участки кожи. При тяжелых формах поражения, охватывающих лицо и тело, запрещены любые водные процедуры, но участки здоровой кожи можно протирать влажной губкой.
- Пиодермия не заразное заболевание, но меры предосторожности должны соблюдаться. У больного члена семьи должны быть собственные посуда, постельные принадлежности и полотенца.
- Сам гнойник трогать нельзя, но вот примыкающую к нему кожу следует обрабатывать салициловой кислотой, раствором марганцовки или любым другим антисептическим средством. Особое внимание уделяйте чистоте рук, которые нужно часто мыть, чтобы предотвратить инфицирование здоровой кожи.
- Обратить внимание на питание – в рационе уменьшить количество потребляемых соли и легко усвояемых углеводов, больше есть кисломолочной продукции, овощей и фруктов. Замечено, что алкоголь и блюда, изобилующие экстрактивными веществами – бульоны, копченные мясо и рыбу, а также колбасные изделия.
Внимание! В случаях, когда пиодермия принимает затяжной характер, пациент имеет хронические заболевания или в данный момент его иммунитет ослаблен, дерматолог может назначить лечение антибактериальными препаратами, предварительно выяснив тип возбудителя.
Для лечения пиодермий применяют:
Антибиотики. Хорошо себя зарекомендовали тетрациклины и макролиды. Следует знать, что Тетрациклин и Эритромицин не рекомендуются для лечения пиодермий у детей, а также у беременных женщин. Не стоит заниматься самолечением (не все антибиотики одинаково эффективны, например, пенициллин бесполезен при лечении большинства пиодермий) – нужный антибиотик может подобрать только врач!
Комбинированные антибактериальные препараты. Это могут быть Клафоран, Цефорин и другие цефалоспорины, которые назначают, если заболевание вызвано смешанной патогенной микрофлорой, так как комбинированные препараты губительно действуют на многие виды микроорганизмов.
Сульфаниламидные препараты. Не столь эффективны как антибиотики, тем не менее в нужных дозировках применение Бисептола и Сульфомонометоксина вполне оправдано, особенно если антибиотики противопоказаны или по какой-либо другой причине не могут применяться.
Специфическая иммунная терапия. Применяют для активизации защитных сил организма, причем часто в комплексе с антибиотиками; заключается в подкожном введении антигенов, стафилопротектинов и анатоксинов; используется при хронических и вялотекущих, но затяжных пиодермиях.
Для стимуляции иммунитета используют и физиопроцедуры, например, аутогемотрансфузию и ультрафиолетовое облучение крови. Кроме того, большинству пациентов показаны прием настойки лимонника или экстракта элеутерококка, а также прием витаминно-минеральных комплексов (по назначению врача), содержащих витамины группы В (В6 и В12).
Внимание! Фурункулы и карбункулы нельзя вскрывать самостоятельно. Уменьшить дискомфорт, возникающий при созревании гнойника, поможет ихтиоловая мазь, которую накладывают на кожное образование.
Особенности лечения пиодермии у детей
Детский организм практически беззащитен перед болезнетворными микроорганизмами. Входными воротами для инфекции могут стать незажившая пупочная рана, опрелость или просто слишком тонкая и нежная кожа. Если не обратить внимания на покраснения, с которых начинается пиодермия у ребенка, вскоре красноту дополнят гнойнички. Если и к ним отнестись легкомысленно в надежде, что сами вскроются и рассосутся, то появятся фурункулы, у ребенка поднимется температура и, возможно, начнется лихорадка. У детей пиодермия может за короткое время распространиться по всему телу из-за расчесывания зудящих гнойничков, и вполне вероятна ситуация, что остановить процесс смогут только антибиотики, к которым почти все мамы не без оснований относятся настороженно.
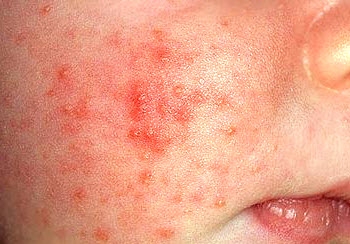
Пиодермию у ребенка легче предупредить, чем лечить, поэтому родителям следует внимательнейшим образом следить за чистотой кожных покровов своего чада, не допуская попадания и задержки на коже мочи, кала, пота и даже капель грудного молока, являющихся питательной средой для бактерий. Кроме того, следует соблюдать тепловой режим – ребенок не должен переохлаждаться или страдать от жары.
Профилактика пиодермий
Для того чтобы избежать гнойничковых поражений кожи, нужно:
- поддерживать чистоту кожных покровов;
- соблюдать санитарные нормы на производстве;
- своевременно обрабатывать ранки, ссадины, опрелости и царапины, чтобы исключить их инфицирование;
- следить за состоянием внутренних органов, не допускать обострений хронических заболеваний; следует помнить, что при сахарном диабете крошечная ранка может спровоцировать развитие глубокой пиодермии.

 Меню
Меню